BRCA1 i BRCA2 mutacje genów - dziedziczny rak piersi i rak jajnika
Rak piersi stanowi jedną czwartą wszystkich przypadków nowotworów diagnozowanych u kobiet w Polsce. W 2020 r. taką diagnozę usłyszało ok. 25 tys. Polek. Rak piersi jest również drugą po raku płuc przyczyną zgonów związanych z chorobami onkologicznymi u kobiet. Mutacje genów BRCA1 i BRCA2 znacząco zwiększają ryzyko zachorowania nie tylko na raka piersi, ale również raka jajnika. Szacuje się, że w Polsce mamy ok. 200 tys. nosicieli mutacji genów BRCA1 i/lub BRCA2, a ok. 10-15% wszystkich zachorowań na raka piersi i ok. 10% zachorowań na raka jajnika jest związana z obecnością właśnie tych mutacji genowych.

Spis treści
Gen BRCA1 i gen BRCA2 – za co odpowiadają?
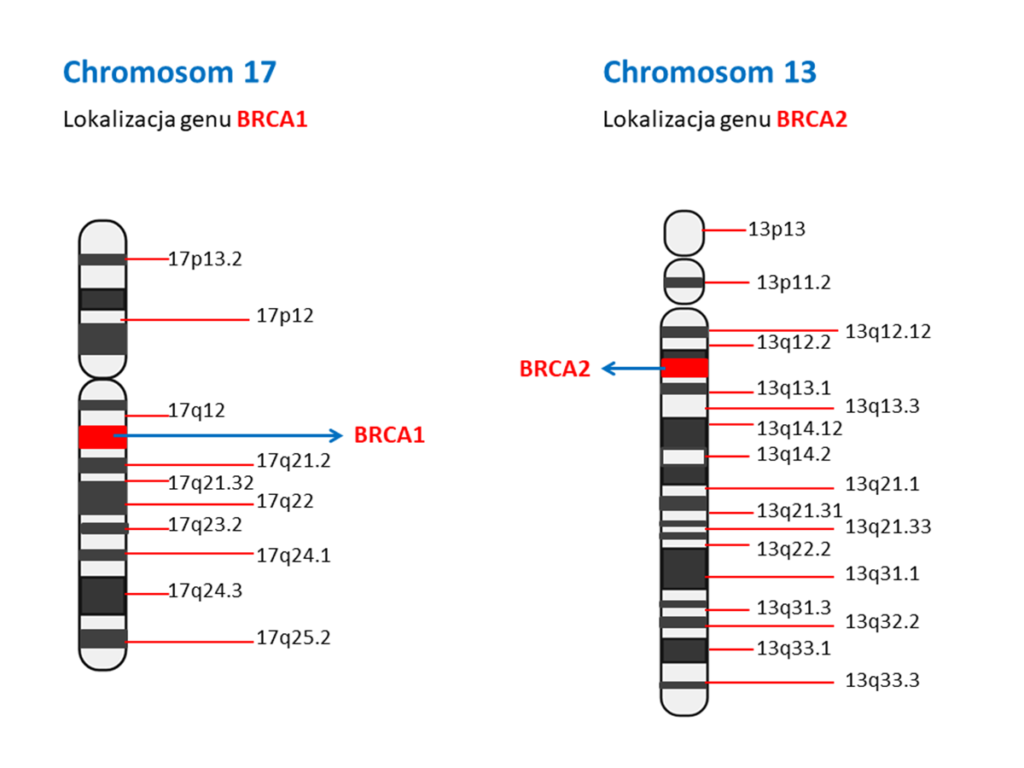
Gen BRCA1 jest zlokalizowany na długim ramieniu chromosomu 17 (17q21), a gen BRCA2 na długim ramieniu chromosomu 13 (13q12–13). Oba geny należą do grupy antyonkogenów (inaczej genów supresorowych). Zadaniem antyonkogenów jest hamowanie procesów wzrostu i różnicowania się komórek oraz utrzymanie stabilności genetycznej komórki. Geny supresorowe BRCA1 i BRCA2 kodują białka odpowiedzialne za naprawę uszkodzonego DNA (zwłaszcza pęknięcia obu nici DNA), za kontrolę przebiegu cyklu komórkowego oraz kontrolę apoptozy (naturalna zaprogramowana śmierć komórki) i namnażania się komórek (proliferacji) w tym komórek nabłonka gruczołowego sutka, które wyściełają przewody mleczne oraz komórek nabłonka pokrywających powierzchnię jajnika. Mutacje w genach BRCA skutkują upośledzeniem tych funkcji, co oznacza, że mogą być zaburzone procesy naprawy DNA oraz system kontroli podziałów komórkowych. Konsekwencją tych mutacji może więc być niekontrolowana proliferacja (namnażanie się) komórek, a w rezultacie rozwój choroby nowotworowej.
Każdy człowiek posiada po 2 kopie tych genów, z których jedna została odziedziczona od matki, a druga od ojca. Mutacje te są dziedziczone w sposób autosomalny dominujący, co oznacza, że ryzyko zachorowania jest wyższe już wtedy, gdy zostanie odziedziczona jedna zmutowana kopia genu od jednego z rodziców. Nosicielami mutacji są zarówno kobiety, jak i mężczyźni. Każde dziecko rodzica będącego nosicielem mutacji BRCA1 lub BRCA2 ma 50% szans na odziedziczenie tej zmiany genetycznej.

Mutacje BRCA1 i BRCA2 w Polsce
Geny BRCA1 i BRCA2 są genami o dużych rozmiarach (mają odpowiednio ok. 110 kpz i 84,2 kpz), co powoduje, że ich mutacje są heterogenne (kpz – tysiąc par zasad). Wg danych literaturowych dotychczas na świecie opisano ponad 34 tys. różnych zmian w sekwencji genu BRCA1 i ponad 33 tys. różnych zmian w sekwencji genu BRCA2. Co ważne – nie wszystkie opisane warianty tych genów są patogenne. Wśród tych zmian część to warianty nie wpływające negatywnie na zdrowie, część podlega jeszcze weryfikacji, a o części mutacji wiadomo, że są patogenne. Tych ostatnich dla obu genów: BRCA1 i BRCA 2 jest razem blisko 5 tys. (dane wg bazy BRCA Exchange, 01.2022). Większość mutacji, zarówno w genie BRCA1 jak i BRCA2, powstała stosunkowo niedawno (mniej niż 100 pokoleń) i cechuje się rodzinnym występowaniem, czyli jest dziedziczona z pokolenia na pokolenie. Co ciekawe, możemy przypisać częstość występowania danej mutacji genów BRCA do danego terytorium i grupy etnicznej. Jest to związane z tzw. efektem założyciela (patogenne mutacje genów BRCA dziedziczymy po odległych przodkach), kiedy to obserwujemy wysoką częstość konkretnych mutacji w populacjach jednorodnych etnicznie, a w związku z tym bardziej homogennych genetycznie (jak np. populacja polska i rasa słowiańska). Mutacje, które są charakterystyczne dla danej populacji nazywane są mutacjami założycielskimi. W większości krajów europejskich oraz Ameryki Płn. częstość występowania mutacji BRCA1/2 wynosi 0,06-0,24%. Wyjątek stanowią Żydzi aszkenazyjscy oraz mieszkańcy Islandii, u których obserwuje się najwyższy odsetek mutacji BRCA1/2 (odpowiednio 2-2,5% i 0,6%).
W Polsce występuje duża homogeniczność (jednorodność) nosicielstwa mutacji genów BRCA1. Do najczęściej występujących nieprawidłowości w genie BRCA1 w polskiej populacji (ale również w populacjach Litwy, Niemiec i Rosji) należy 5 mutacji, które stanowią ok. 90% wszystkich stwierdzanych mutacji tego genu w Polsce: c.68_69delAG (185delAG), c.181T>G (300T>G, p.C61G), c.3700_3704delGTAAA (3819del5), c.4035delA (4153delA), c.5266dupC (5382insC).
Trzy z wymienionych mutacji to występujące najczęściej mutacje założycielskie:
- c.181T>G (300T>G, p.C61G)
- c.4035delA (4153delA)
- c.5266dupC (5382insC)
Do innych, rzadziej występujących mutacji BRCA1 należą m.in.: c.66_67insC; c.190T>G p.C64G; c.190T>C p.C64R; c.3627dupA; c.3748G>T (3867G>T); c.3756_3759delGTCT (3875del4); c.3779delT; c.3817C>T (3936C>T); c.4041_4042delAG; c.5232del7ins12; c.5251C>T (5370C>T), c.5251C>T (p.Arg1751Ter), c.5266dup (5382insC, 5382_5383insC), c.2866_2870del (2985del5,2982_2986delTCATC,2982del5), c.5030_5033del (5146del4,5147del4,5149del4z), c.3531delT (3650delT).
Częstotliwość mutacji BRCA2 jest niższa niż BRCA1. W opublikowanych badaniach mutacje BRCA1 stanowią 80-94% wszystkich mutacji BRCA1/2 w Polsce. Nie określono do tej pory mutacji założycielskich dla BRCA2 w Polsce, natomiast do najczęściej występujących zalicza się mutacje: c.3847_3848delGT (4075delGT), c.7910_7914delCCTTT (8138del5), c.658_659delGT (886delGT), c.5946_5946delT (6174delT), 6174delT (c.5946delT), 8138del5 (c.7913_7917del5, c.7913_7917delTTCCT), c.5239_5240insT (5467insT), c.1310_1313del (1529del4,1537_1540delAAAG,1537del4,1538del4), c.3199del (3427delA).
Mutacje genów BRCA1 i BRCA2 a rak piersi
Dziedziczny rak piersi (uwarunkowany genetycznie) stanowi ok. 10-15% wszystkich przypadków raka piersi w Polsce. Wg danych światowych u nosicielek mutacji genu BRCA1 obserwuje się 50-80% ryzyko wystąpienia raka piersi, a w przypadku mutacji BRCA2 to ryzyko wynosi 31-56%. Średnia wieku zachorowania na raka piersi w przypadku nosicielstwa mutacji BRCA1 to 42-45 lat, a w przypadku mutacji BRCA2 to 52 lata u kobiet oraz 53 lata u mężczyzn. Ryzyko zachorowania rośnie wraz z wiekiem osiągając najwyższe wartości po 70 r.ż..
Skumulowane ryzyko zachorowania na raka piersi u nosicielek mutacji BRCA1 w Polsce w zależności od wieku | ||||||
Wiek (w latach) | <30 | 40 | 50 | 60 | 70 | 75 |
Ryzyko skumulowane | 1,6% | 6,5% | 30% | 40,5% | 50,5% | 66% |

Raki piersi związane z mutacją BRCA1 wykazują szereg charakterystycznych cech klinicznych, do których należą przede wszystkim:
- średni wiek zdiagnozowania raka piersi tego typu wynosi 42-45 lat
- w ok. 18-32% raków piersi BRCA1 zależnych stwierdza się obustronność
- bardzo charakterystyczną cechą jest szybkie tempo rozrastania się guzów – w ponad 90% przypadków raki BRCA1 zależne wykazują G3 – trzeci stopień morfologicznej złośliwości już w chwili rozpoznania
- raki piersi zależne od BRCA1 stanowią około 25-30% wszystkich raków potrójnie ujemnych (ER-, PGR-, HER2-), czyli takich, w których receptor estrogenowy, receptor progesteronowy i receptor ludzkiego naskórkowego czynnika wzrostu- nie są obecne w guzie, a w związku z tym nie ma możliwości zastosowania terapii celowanych niszczących komórki raka wykorzystujących te receptory; potrójnie ujemne raki piersi charakteryzują się niekorzystnym przebiegiem klinicznym oraz złym rokowaniem
Mutacje genów BRCA1 i BRCA2 a rak jajnika
Wśród wszystkich przypadków raka jajnika, ok. 10% to tzw. rodzinny, dziedziczny rak jajnika, a w tej grupie nawet 90% stanowią przypadki związane z mutacją genów BRCA1/BRCA2. Ryzyko zachorowania na raka jajnika u nosicielek mutacji genu BRCA1 wynosi ok. 40%, a u nosicielek mutacji genu BRCA2 11-27%. U nosicielek mutacji BRCA1 jest również zwiększone ryzyko raków wraz z wiekiem i jest najwyższe w siódmej dekadzie życia.
Skumulowane ryzyko zachorowania na raka jajnika u nosicielek mutacji BRCA1 w Polsce w zależności od wieku | ||||||
Wiek (w latach) | <30 | 40 | 50 | 60 | 70 | 75 |
Ryzyko skumulowane | 1% | 3,5% | 12% | 30% | 41% | 44% |
BRCA1-zależne raki jajnika mają charakterystyczne cechy kliniczne jak:
- średni wiek zdiagnozowania raka jajnika tego typu to ok. 54 lata
- niemal wszystkie raki jajnika u nosicielek mutacji BRCA1 są diagnozowane w III/IV stopniu zaawansowania klinicznego wg. FIGO (Międzynarodowej Federacji Ginekologii i Położnictwa)
Według danych z piśmiennictwa średni wiek zachorowania na raki jajnika zależne od BRCA2 to 62 lata.
Zarówno mężczyźni jak i kobiety z mutacją BRCA1, BRCA2 mogą być narażeni na zwiększone ryzyko wystąpienia innych typów nowotworów w tym: czerniaka, raka trzustki, żołądka i przełyku oraz raka prostaty.
Diagnostyka – badania genetyczne na mutacje genów BRCA1 i BRCA2
Mutacje genów BRCA1 i BRCA2 to zmiany genetyczne silnie predysponujące do raka piersi i raka jajnika. Wykrycie tych mutacji jest istotnym elementem profilaktyki przeciwnowotworowej. Osoby z potwierdzoną mutacją w genach BRCA1 lub BRCA2 są zaliczane są do grupy bardzo wysokiego ryzyka zachorowania na te nowotwory i są one objęte specjalną opieką i programem profilaktycznym.
W Narodowym Programie Zwalczania Chorób Nowotworowych (NPZCN), który jest finansowany ze środków Ministerstwa Zdrowia opisane są wytyczne, które osoby należą do grupy wysokiego ryzyka zachorowania na nowotwory piersi i/lub jajnika. Osoby te powinny zostać skierowane przez lekarza do poradni genetycznej, gdzie w ramach NFZ (Narodowy Fundusz Zdrowia) zostaną im wykonane badania genetyczne w kierunku mutacji BRCA1 / BRCA2. Rodzaj badania jest dobierany przez lekarza w poradni genetycznej na podstawie wywiadu rodzinnego i historii choroby.
Do grupy najwyższego ryzyka kwalifikowane są kobiety:
- z rodzin, w których wystąpiły 3 lub więcej zachorowania na raka piersi i/lub jajnika wśród krewnych I i II stopnia (włączając pacjentkę) – czyli liczne są wspólnie zachorowania na raka piersi i/lub jajnika u pacjentki, jej siostry / sióstr, jej mamy i jej córki
- u których – niezależnie od obciążenia rodzinnego – wykryto patogenną mutację w obrębie genów BRCA1, BRCA2 lub PALB2 (gen PALB2 znajduje się na chromosomie 16, jego mutacja wiąże się z wysokim ryzykiem raka piersi – 4,4 krotnie wyższe ryzyko niż u osób bez mutacji oraz mniej korzystnym rokowaniem)
Wysokie ryzyko zachorowania na raka piersi i/lub jajnika (co najmniej 4-5-krotnie wyższe niż w całej populacji) występuje także:
- w rodzinach, w których wystąpiły 2 zachorowania na te nowotwory u probanta lub wśród krewnych I i II stopnia (lub 2 zachorowania wśród krewnych II i III stopnia ze strony ojca) – w tym zwłaszcza, gdy przynajmniej u jednej chorej rozpoznano raka jajnika, a jedno zachorowanie wystąpiło przed 50 r.ż.
- w rodzinach, w których rozpoznano obustronnego raka piersi (krewni I i II stopnia)
- w rodzinach, w których stwierdzono raka piersi przed 40 r. ż. (krewni I i II stopnia)
- w rodzinach, w których stwierdzono raka piersi u mężczyzny (krewni I i II stopnia)
Stopnie pokrewieństwa określają wzajemny stosunek różnych osób, które są ze sobą spokrewnione tzn. mają wspólnego przodka.
Genetyczny stopień pokrewieństwa nie zawsze pokrywa się ze stopniem pokrewieństwa w rozumieniu prawa cywilnego.
Jeżeli chodzi o określanie ryzyka chorób mających podłoże genetyczne bierzemy pod uwagę właśnie genetyczny stopień pokrewieństwa, czyli liczbę relacji genealogicznych pomiędzy dwoma osobami. Innymi słowy genetyczny stopień pokrewieństwa pokazuje jaki % wspólnych genów mają ze sobą krewni. Rodzice, rodzeństwo oraz dzieci są krewnymi pierwszego stopnia, pozostali członkowie rodziny – odpowiednio wyższego. Na przykład dziadkowie są krewnymi drugiego stopnia, kuzyni (dzieci rodzeństwa naszych rodziców) są krewnymi trzeciego stopnia. Genetyczny stopień pokrewieństwa odzwierciedla biologiczne pokrewieństwo, czyli proporcję genów odziedziczonych po wspólnym przodku. Krewni pierwszego stopnia mają 50% wspólnych genów, krewni drugiego stopnia 25%, a krewni trzeciego stopnia 12,5%.

Mutacje BRCA1 i BRCA2 – badania kontrolne
Należy pamiętać, że pozytywny wynik badania genetycznego na obecność mutacji w genach BRCA1 lub BRCA2 nie jest jednoznaczny z diagnozą raka. Nie oznacza również, że nosicielka mutacji na pewno zachoruje na nowotwór. Podobnie – wynik negatywny takiego badania, nie daje nam 100% pewności, że nigdy nie zachorujemy na raka piersi czy jajników. To co daje nam wiedza w postaci pozytywnego wyniku badania genetyczne na obecność mutacji BRCA1, BRCA2 to możliwość profilaktyki i badań kontrolnych, czyli możliwość wczesnego reagowania.
Nosicielki mutacji BRCA1, BRCA2 oraz osoby wcześniej leczone z powodu raka piersi lub raka jajnika – ze względu na wysokie ryzyko zachorowania na drugi nowotwór (rak drugiej piersi, rak jajnika) są objęte specjalnym nadzorem onkologicznym, u których przeprowadzane są badania kontrolne wg określonego schematu:
- Samokontrola piersi raz w miesiącu po miesiączce i jeden raz w roku badanie piersi przez lekarza.
- Coroczne badanie mammograficzne od 35 r.ż. (lub od 30 r.ż. w rodzinach z rakami piersi zdiagnozowanymi przed 40 r.ż.) i/ lub USG piersi od 25-30 roku życia.
- Coroczne badanie USG narządu rodnego i markera CA125 od 30-35 r.ż.
- Dodatkowo u kobiet z mutacją BRCA1/2 i PALB2 do 30 r.ż. obrazowe badanie piersi co 6 miesięcy: badanie rezonansu magnetycznego na przemian z badaniem USG.
- Dodatkowo u kobiet z mutacją BRCA1/2 i PALB2 po 30 r.ż. obrazowe badanie piersi co 6 miesięcy: badanie rezonansu magnetycznego na przemian z badaniem mammograficznym i/lub USG piersi.
Powyższy schemat jest indywidualizowany dla poszczególnych pacjentów czy obciążonym mutacjami rodzin m.in. co do wieku, w którym poszczególne badania się rozpoczynają jak i co do rodzaju stosowanych badań. Np. jeżeli w danej rodzinie odnotowano np. raka piersi w wieku poniżej 25 r.ż., to kontrolne badania ultrasonograficzne piersi czy narządu rodnego rozpoczyna się odpowiednio wcześniej. Badania kontrolne piersi i jajników są dodatkowo poszerzane o kolonoskopię, gastroskopię czy ocenę PSA i USG prostaty u mężczyzn, w sytuacji, gdy u członków obciążonej mutacjami rodziny występują inne dolegliwości np. ze strony jelita grubego, żołądka czy dróg moczowych (badaniami kontrolnymi objęte są zarówno kobiety, jak i mężczyźni).

Jak wygląda badanie mutacji BRCA1 i BRCA2
Materiałem, który służy do badania może być ślina, wymaz z policzka lub krew. Do oddania materiału do badania genetycznego (śliny, krwi lub wymazu z policzka) nie trzeba być na czczo. Natomiast – co bardzo ważne – trzeba się specjalnie przygotować do oddania śliny. Na 2 godziny przed oddaniem śliny należy dokładnie umyć zęby oraz wypłukać jamę ustną, tak by nie zostały w niej żadne drobinki jedzenia. Od tego momentu aż do pobrania śliny nie wolno nic jeść ani pić. Dzięki temu ślina nie będzie zanieczyszczona ani zabarwiona, a obie te sytuacje powodują, że badanie nie będzie wykonane, gdyż może to wpłynąć na wynik badania. Nie powinno się wykonywać badania w sytuacji gdy jest się przeziębionym, czy ma się infekcję dróg oddechowych. Po zakończeniu choroby i ustąpieniu objawów należy odczekać tydzień i dopiero wtedy oddać materiał do badania.
Rodzaj pobieranego materiału biologicznego do danego, konkretnego badania określa laboratorium. W sytuacji, gdy potrzebne jest pobranie krwi, należy to zrobić w punkcie pobrań laboratoryjnych. W przypadku gdy pobieranym materiałem biologicznym jest ślina lub wymaz z policzka, laboratoria genetyczne wykonujące badania dysponują gotowymi zestawami wysyłkowymi wraz z instrukcją jak przygotować materiał do badania. Dzięki temu można również wykonać badanie nie wychodząc z domu. Pobrany materiał biologiczny należy umieścić w probówkach, czy też pojemnikach przysłanych w gotowym zestawie i tak odesłać do laboratorium, z którego pochodzi zestaw do pobierania. Nie należy wysyłać próbek umieszczonych w swoich opakowaniach, nieautoryzowanych przez laboratorium. Przesyłka powinna być nadana przez specjalnie zamówionego kuriera, który wie w jakich warunkach należy przewozić określone próbki (np. odpowiednia temperatura i czas w jakim próbka powinna znaleźć się w laboratorium od momentu jej pobrania – w zależności od potrzeb danej próbki). To bardzo ważne, gdyż nieprzestrzeganie warunków przewozu próbki może spowodować, że materiał nie będzie nadawał się do analiz. Informacje dotyczące kontaktu do kuriera medycznego otrzymuje się od laboratorium, które wykonuje badanie
Mutacje BRCA1 i BRCA2 u mężczyzn
W całej populacji, rak piersi u mężczyzn występuje rzadko, stanowi ok. 1% wszystkich nowotworów złośliwych piersi i ok. 1% wszystkich nowotworów złośliwych u mężczyzn. Podobnie jak u kobiet, jednym z czynników zwiększających ryzyko zachorowania na raka piersi przez mężczyznę są mutacje genów BRCA1 i BRCA2, natomiast większą rolę w tym przypadku odgrywa mutacja BRCA2 niż BRCA1.
Mutacja BRCA2 występuje u mężczyzn częściej niż BRCA1. Nosicielami tej mutacji jest ok. 4-14% mężczyzn, a ryzyko zachorowania na raka piersi przez mężczyznę z mutacją BRCA2 wynosi 6-8%. Rola mutacji BRCA1 nie została jeszcze dobrze poznana i wymaga dalszych badań. Wg aktualnie dostępnych danych uważa się, że obecność mutacji BRCA1 zwiększa ryzyko zachorowania na nowotwór złośliwy piersi przez mężczyznę o ok.1%. Obecność mutacji BRCA1/2 u mężczyzn chorujących na raka piersi wiąże się z gorszymi prognozami w porównaniu do mężczyzn chorujących na raka piersi i nie posiadających tych mutacji.
Obecność mutacji BRCA1/2 u mężczyzn wiąże się również z większym ryzykiem zachorowania na raka prostaty. U nosicieli mutacji BRCA2 ryzyko zachorowania na raka prostaty wzrasta 2,5-8,6-krotnie, a u nosicieli mutacji BRCA1 1,8-3,75-krotnie. Badania wskazują, że rak prostaty u mężczyzn z mutacją BRCA2 ma bardziej agresywny przebieg, często z zaangażowaniem węzłów chłonnych, przerzutami i krótszym okresem przeżycia niż rak prostaty w całej populacji.
Wiedza o mutacjach BRCA1 i BRCA2 i ich wpływie na zdrowie kobiet (wyższe ryzyko rozwoju raka piersi i raka jajnika) jest bardziej powszechna niż ta dotycząca wpływu tych mutacji na zdrowie mężczyzn. Ponieważ mutacje BRCA1 i BRCA2 u mężczyzn występują rzadziej niż u kobiet, jest jeszcze wiele szczegółów, które wymagają dalszych badań. Niemniej jednak badania przesiewowe w kierunku obecności tych mutacji u mężczyzn oraz badania kontrolne u nosicieli mutacji BRCA1 i BRCA2 są ważnym elementem profilaktyki przeciwnowotworowej.
Bibliografia
- Rogoża-Janiszewska E, Malińska K, Cybulski C, Jakubowska A, Gronwald J, Huzarski T, Lener M, Górski B, Kluźniak W, Rudnicka H, Akbari MR, Kashyap A, Narod SA, Lubiński J, Dębniak T, On Behalf Of The Polish Hereditary Breast Cancer Consortium. Prevalence of Recurrent Mutations Predisposing to Breast Cancer in Early-Onset Breast Cancer Patients from Poland. Cancers (Basel). 2020 Aug 17;12(8):2321. doi: 10.3390/cancers12082321. PMID: 32824581; PMCID: PMC7465341.
- Cybulski C, Kluźniak W, Huzarski T, Wokołorczyk D, Kashyap A, Rusak B, Stempa K, Gronwald J, Szymiczek A, Bagherzadeh M, Jakubowska A, Dębniak T, Lener M, Rudnicka H, Szwiec M, Jarkiewicz-Tretyn J, Stawicka M, Domagała P, Narod SA, Lubiński J, Akbari MR; Polish Hereditary Breast Cancer Consortium. The spectrum of mutations predisposing to familial breast cancer in Poland. Int J Cancer. 2019 Dec 15;145(12):3311-3320. doi: 10.1002/ijc.32492. Epub 2019 Jun 26. PMID: 31173646.
- Page, E. C., Bancroft, E. K., Brook, M. N., Assel, M., Hassan Al Battat, M., Thomas, S., Taylor, N., Chamberlain, A., Pope, J., Raghallaigh, H. N., Evans, D. G., Rothwell, J., Maehle, L., Grindedal, E. M., James, P., Mascarenhas, L., McKinley, J., Side, L., Thomas, T., van Asperen, C., … Eeles, R. A.. Interim Results from the IMPACT Study: Evidence for Prostate-specific Antigen Screening in BRCA2 Mutation Carriers. European urology 2019, 76(6), 831–842. https://doi.org/10.1016/j.eururo.2019.08.019
- Kowalik A, Siołek M, Kopczyński J, Krawiec K, Kalisz J, Zięba S, Kozak-Klonowska B, Wypiórkiewicz E, Furmańczyk J, Nowak-Ozimek E, Chłopek M, Macek P, Smok-Kalwat J, Góźdź S. BRCA1 founder mutations and beyond in the Polish population: A single-institution BRCA1/2 next-generation sequencing study. PLoS One. 2018 Jul 24;13(7):e0201086. doi: 10.1371/journal.pone.0201086. PMID: 30040829; PMCID: PMC6057642.
- Ibrahim M, Yadav S, Ogunleye F, Zakalik D. Male BRCA mutation carriers: clinical characteristics and cancer spectrum. BMC Cancer. 2018 Feb 13;18(1):179. doi: 10.1186/s12885-018-4098-y. PMID: 29433453; PMCID: PMC5809938.
- Heramb C, Wangensteen T, Grindedal EM, Ariansen SL, Lothe S, Heimdal KR, Mæhle L. BRCA1 and BRCA2 mutation spectrum – an update on mutation distribution in a large cancer genetics clinic in Norway. Hered Cancer Clin Pract. 2018 Jan 10;16:3. doi: 10.1186/s13053-017-0085-6. PMID: 29339979; PMCID: PMC5761139.
- Roy R, Chun J, Powell SN. BRCA1 and BRCA2: different roles in a common pathway of genome protection. Nat Rev Cancer. 2011 Dec 23;12(1):68-78. doi: 10.1038/nrc3181. PMID: 22193408; PMCID: PMC4972490.
- Narod SA. Breast cancer in young women. Nat Rev Clin Oncol. 2012 Jun 26;9(8):460-70. doi: 10.1038/nrclinonc.2012.102. PMID: 22733233.
- Gronwald J., Lubiński J. Genetyka kliniczna raka piersi i jajnika. W: Lubiński J. (red.). Genetyka kliniczna nowotworów 2017. Pomorski Uniwersytet Medyczny, Szczecin 2017; 85-111.
- Brozek I, Cybulska C, Ratajska M, Piatkowska M, Kluska A, Balabas A, Dabrowska M, Nowakowska D, Niwinska A, Pamula-Pilat J, Tecza K, Pekala W, Rembowska J, Nowicka K, Mosor M, Januszkiewicz-Lewandowska D, Rachtan J, Grzybowska E, Nowak J, Steffen J, Limon J. Prevalence of the most frequent BRCA1 mutations in Polish population. J Appl Genet. 2011 Aug;52(3):325-30. doi: 10.1007/s13353-011-0040-6. Epub 2011 Apr 19. PMID: 21503673; PMCID: PMC3132391.
- Blecharz P, Karolewski K, Urbański K. Rodzinny rak jajnika. Rola dysfunkcji genu BRCA1 w odpowiedzi na leczenie chemiczne. Ginekol Pol. 2011, 82, 214-220.
- Blecharz P, Szatkowski W, Klimek M, Urbański K. Wystepowanie mutacji genu BRCA1 w populacji rodzin wysokiego ryzyka zachorowania na raka piersi i jajnika w Małopolsce w latach 2004-2009 [The prevalence of BRCA1 mutations among families at high-risk of breast and ovarian cancer in province of Malopolska between 2004-2009]. Przegl Lek. 2009;66(12):1046-8. Polish. PMID: 20514903.
- Tai YC, Domchek S, Parmigiani G, Chen S. Breast cancer risk among male BRCA1 and BRCA2 mutation carriers. J Natl Cancer Inst. 2007 Dec 5;99(23):1811-4. doi: 10.1093/jnci/djm203. Epub 2007 Nov 27. PMID: 18042939; PMCID: PMC2267289.
- Górski B, Jakubowska A, Huzarski T, Byrski T, Gronwald J, Grzybowska E, Mackiewicz A, Stawicka M, Bebenek M, Sorokin D, Fiszer-Maliszewska Ł, Haus O, Janiszewska H, Niepsuj S, Góźdź S, Zaremba L, Posmyk M, Płuzańska M, Kilar E, Czudowska D, Waśko B, Miturski R, Kowalczyk JR, Urbański K, Szwiec M, Koc J, Debniak B, Rozmiarek A, Debniak T, Cybulski C, Kowalska E, Tołoczko-Grabarek A, Zajaczek S, Menkiszak J, Medrek K, Masojć B, Mierzejewski M, Narod SA, Lubiński J. A high proportion of founder BRCA1 mutations in Polish breast cancer families. Int J Cancer. 2004 Jul 10;110(5):683-6. doi: 10.1002/ijc.20162. PMID: 15146557.
- Raporty KRN. [(accessed on 17 June 2020)]; Available online: http://onkologia.org.pl/raporty/#tabela_nowotwor.
- https://brcaexchange.org/factsheet
- https://www.cancer.gov/types/breast/risk-fact-sheet