Hipertekoza
Spis treści
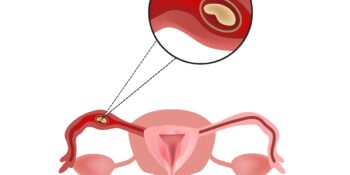
Hipertekoza, czyli przerost komórek tekalnych (osłonki) jajnika. To stosunkowo rzadko spotykana choroba, która, jest wynikiem zaburzeń związanych z przebiegiem wzrostu i selekcji tzw. pęcherzyków jajnikowych. Hipertekoza ma związek z rozwojem pęcherzyków jajnikowych i towarzyszących im komórek tekalnych które, na określonym etapie wzrastania pęcherzyków jajnikowych, zaczynają produkować męskie hormony płciowego (androgeny). Efektem zaburzeń tego procesu może być nadmierna, w stosunku do potrzeb organizmu kobiety, produkcja męskich hormonów płciowych (androgenów), co może być przyczyną np nieregularnych miesiączek czy też nadmiernego owłosienia.
Przyczyny hipertekozy
Na dzień dzisiejszy dokładne przyczyny odpowiedzialne za rozwój hipertekozy nie zostały w pełni określone. Przyjmuje się, że u części pacjentek obserwowane zaburzenia mogą mieć podłoże genetyczne, z uwagi na zauważalny w wybranych przypadkach, rodzinny charakter nieprawidłowości związanych z syntezą męskich hormonów płciowych (androgenów).
Cykl jajnikowy, a rozwój hipertekozy
Hipertekoza jest efektem zaburzeń związanych z przebiegiem wzrostu i selekcji tzw. pęcherzyków jajnikowych. Każdego miesiąca, u kobiety będącej w wieku prokreacyjnym, ma miejsce szereg zmian hormonalnych, których ostatecznym efektem jest uwolnienie zdolnej do zapłodnienia przez plemnik komórki jajowej. Komórki jajowe powstają z tzw. oocytów, które znajdują się w zewnętrznej części jajnika (korze), gdzie otoczone są warstwą tzw. komórek ziarnistych odpowiedzialnych za produkcję estrogenów, czyli żeńskich hormonów płciowych. Taki kompleks oocytu i otaczającej go warstwy komórek ziarnistych określa się mianem pęcherzyka jajnikowego – każda kobieta rodzi się z określoną liczbą pęcherzyków jajnikowych, które wraz z wiekiem, ulegają wyczerpywaniu. Czas wzrostu pęcherzyka jajnikowego, po otrzymaniu pierwszych, odpowiednich sygnałów hormonalnych, do uwolnienia komórki jajowej wynosi najczęściej niecały rok. W przeciągu tego czasu wiele pęcherzyków ulega stopniowemu wzrostowi, a następnie inwolucji i atrezji (zarastaniu) – tylko nieznaczna część pęcherzyków jajnikowych ulega dalszej selekcji w czasie cyklu miesięcznego.
W czasie powolnego wzrostu pęcherzyków jajnikowych dochodzi w ich obrębie do namnożenia komórek ziarnistych, wytworzenia przestrzeni płynowej i pojawienia się tzw. osłonki pęcherzyka zbudowanej z warstwy zewnętrznej i wewnętrznej, która otacza cały kompleks oocytu i komórek ziarnistych.
Warstwa zewnętrzna osłonki pęcherzyka zbudowana jest m.in. z tkanki łącznej i komórek mięśni gładkich, z kolei warstwa wewnętrzna osłonki pęcherzyka składa się z tzw. komórek tekalnych. Komórki tekalne odpowiedzialne są za produkcję androstendionu – jednego z męskich hormonów płciowych (androgenów), a aktywność metaboliczna tych komórek zależna jest głównie od wydzielanego przez przysadkę hormonu luteinizującego (LH), który odgrywa znaczącą rolę również w drugiej połowie cyklu miesięcznego, gdzie m.in. odpowiada za przygotowanie błony śluzowej macicy (endometrium) na zagnieżdżenie potencjalnego zarodka.

Syntetyzowany i wydzielany przez komórki tekalne androstendion służy następnie komórkom ziarnistym pęcherzyka jajnikowego jako substrat do produkcji estrogenów – w ten sposób, w warunkach prawidłowych, komórki tekalne i komórki ziarniste znajdują się w równowadze, która zapewnia dostateczną syntezę żeńskich hormonów płciowych w ustroju, co przekłada się także na prawidłowy wzrost i rozwój pęcherzyków jajnikowych.
W pierwszej połowie cyklu miesięcznego, określanej również mianem fazy folikularnej, dochodzi do dalszego wzrostu grupy (kohorty) pęcherzyków jajnikowych, z której zostanie następnie wybrany główny pęcherzyk jajnikowy, tzw. pęcherzyk dominujący.
W trakcie owulacji, która ma miejsce najczęściej w połowie cyklu miesięcznego, dochodzi do pęknięcia dominującego pęcherzyka jajnikowego i uwolnienia znajdującej się w nim komórki jajowej do jajowodu. Po uwolnieniu komórki jajowej pozostałe w tkankach jajnika komórki ziarniste i tekalne przekształcają się w tzw. komórki lutealne, tworząc tzw. ciałko żółte (przejściowy narząd endokrynologiczny), które odpowiada w drugiej fazie cyklu miesięcznego za produkcję progesteronu.
Zaburzenie tej delikatnej równowagi, pod postacią rozrostu komórek warstwy wewnętrznej osłonki jajnika, może prowadzić do rozwoju hipertekozy i jej objawów.
Objawy związane z hipertekozą
W hipertekozie mamy do czynienia z obecnością zluteinizowanych komórek tekalnych, które oddzielone są od pęcherzyków jajnikowych i którym towarzyszy najczęściej rozrost komórek wchodzących w skład podścieliska jajników. Komórki takie produkują następnie nadmierną ilość androgenów, czyli męskich hormonów płciowych. Należy podkreślić, że nadmiar androgenów może stanowić substrat do zwiększonej produkcji żeńskich hormonów płciowych – wypadkowy efekt obserwowany objawów jest w znacznej mierze zależny m.in. od wieku pacjentki.
U kobiet w wieku prokreacyjnym objawy hipertekozy związane są głównie z nadmierną ilością męskich hormonów płciowych (androgenów). U takich pacjentek obserwuje się m.in. nadmierne owłosienie w okolicy wargi górnej, brody, szyi, górnej połowy klatki piersiowej, kresy biały czy wewnętrznej powierzchni ud. Dodatkowo u części kobiet stwierdzić można obniżenie barwy głosu czy zwiększoną tendencję do wypadania włosów i występowania zmian trądzikowych skóry twarzy. Brak równowagi pomiędzy stężeniem żeńskich (estrogenów) i męskich (androgenów) hormonów płciowych może prowadzić do zaburzeń miesiączkowania, nieprawidłowego przebiegu owulacji i, w konsekwencji, do trudności z zajściem w ciążę.
W przypadku kobiet po menopauzie oraz tych w wieku okołomenopauzalnym zazwyczaj dolegliwości związane z przerostem komórek jajnika są manifestacją nadmiernej ilości krążących estrogenów, co objawiać się może m.in.w występowaniem nieprawidłowych krwawień z dróg rodnych.

Z uwagi na związek nieprawidłowego, nadmiernego rozrostu komórek jajnikowych w przebiegu hipertekozy z opornością tkanek obwodowych na insulinę należy podkreślić, że stan ten sprzyja, szczególnie w przypadku prowadzenia nieprawidłowego stylu życia, rozwojowi zaburzeń gospodarki węglowodanowej, nadwagi, otyłości czy chorób układu sercowo-naczyniowego.
Hipertekoza – częstość występowania
Należy zaznaczyć, że częstość występowania hipertekozy jest trudna do oszacowania m.in. z uwagi na obraz kliniczny w wielu aspektach pokrywający się z tym, który można zaobserwować w przebiegu zespołu policystycznych jajników (ang. Polycystic Ovary Syndrome, PCOS). Dodatkowo samo zaburzenie może występować w różnym wieku, chociaż częściej hipertekozę obserwuje się dopiero u kobiet w wieku okołomenopauzalnym, niż w okresie prokreacyjnym. W późniejszych latach życia (w okresie pomenopauzalnym) hipertekoza występuje częściej, ale w tym czasie stosunkowo rzadziej dochodzi u kobiet do rozwoju objawów związanych z nadmierną produkcją męskich hormonów płciowych (androgenów).
Leczenie hipertekozy
Z uwagi na niejednoznaczny charakter zaburzenia leczenie jest najczęściej wielokierunkowe i obejmuje m.in. modyfikację stylu życia polegającą na diecie z ograniczeniem cukrów prostych i tłuszczy zwierzęcych.
Dodatkowo odpowiednio dostosowana do wieku aktywność fizyczna wraz z dietą pozwala zmniejszyć ryzyko rozwoju nadwagi i otyłość, a także towarzyszących im zaburzeń gospodarki węglowodanowej.
U pacjentek ze stanem przedcukrzycowych (nieprawidłową glikemią na czczo i/lub nietolerancją glukozy) korzyść przynieść może zastosowanie preparatów metforminy, które zwiększają wrażliwość tkanek obwodowych na insulinę.
W przypadku nasilonych objawów hiperandrogenizacji (nadmiaru męskich hormonów płciowych) zastosowanie znajdują wybrane doustne leki o działaniu antyandrogennym.
U pacjentek, u których objawy hiperandrogenizacji są wyjątkowo silnie wyrażone potencjalną opcję terapeutyczną stanowi zabieg resekcji jajnika/jajników.
Hipertekoza, a zespół policystycznych jajników (PCOS)
Zarówno w hipertekozie, jak i w zespole policystycznych jajników (PCOS) obserwuje się nadmierne stężenie androgenów (hiperandrogenemię) i/lub hiperandrogenizm (objawy nadmiaru androgenów), zaburzenia miesiączkowania czy powiększenie jajników. Dodatkowo obie jednostki chorobowe związane są z nieprawidłowym metabolizmem męskich hormonów płciowych oraz opornością tkanek obwodowych na insulinę – w przypadku zespołu policystycznych jajników (PCOS) nieprawidłowości dotyczą głównie wzrastających pęcherzyków jajników, z kolei w hipertekozie związane są z hiperplazją (rozrostem) komórek stanowiących podścielisko jajnika.
Z uwagi na przyczynę odpowiedzialną za rozwój powyżej wymienionych objawów, która w zespole policystycznych jajników (PCOS) jest wieloskładnikowa i dotyczy m.in. nieprawidłowych stosunków hormonów na poszczególnych etapach cyklu miesięcznego, w zespole policystycznych jajników (PCOS), jak sama nazwa wskazuje, można w wielu przypadkach, poza powiększeniem jajników, zaobserwować liczne torbiele w badaniu ultrasonograficznym (USG). Z kolei w przypadku hipertekozy w obrazie ultrasonograficznym (USG) najczęściej uwidocznić można nieprawidłowo powiększone (hiperplastyczne) jajniki. Dodatkowo hipertekoza charakteryzuje się zazwyczaj wyższymi stężeniami testosteronu w surowicy w stosunku do tych obserwowanych u pacjentek z zespołem policystycznych jajników (PCOS). Z uwagi na bardzo podobny obraz kliniczny i nierzadko wspólną etiologię hipertekoza traktowana może być jako ciężka postać zespołu policystycznych jajników (PCOS).
Na temat PCOS przeczytasz wiecej w artykule ZESPÓŁ POLICYSTYCZNYCH JAJNIKÓW.
Bibliografia
- Carmen J Williams and Gregory F Erickson. Morphology and Physiology of the Ovary. Feingold KR, Anawalt B, Boyce A, et al., editors. South Dartmouth (MA): MDText.com, Inc.; 2000-.
- Krug, Esther; Berga, Sarah L.Postmenopausal hyperthecosis: Functional dysregulation of androgenesis in climacteric ovary”. Obstetrics and Gynecology. 99 (5 SUPPL. 1): 893–897.
- Robert L. Rosenfield and David A. Ehrmann. The Pathogenesis of Polycystic Ovary Syndrome (PCOS): The Hypothesis of PCOS as Functional Ovarian Hyperandrogenism Revisited. Endocr Rev. 2016 Oct; 37(5): 467–520.
- Elisabeth Lerchbaum, Verena Schwetz, Thomas Rabe, Albrecht Giuliani and Barbara Obermayer-Pietsch. Hyperandrogenemia in Polycystic Ovary Syndrome: Exploration of the Role of Free Testosterone and Androstenedione in Metabolic Phenotype. PLoS One. 2014; 9(10): e108263.
- Sinan Beksac, İlker Selçuk, Gökhan Boyraz, Güneş Güner, Mert Turgal and Alp Usubutun. wo patients with marginal symptoms showing hyperthecosis at the edge of malignancy: Presentation of two cases. J Turk Ger Gynecol Assoc. 2013; 14(3): 182–185.
- Abuladze MV, Sharabidze NG. Clinical, hormonal and histological features in ovarian stromal hyperthecosis. Georgian Med News. 2006:50–3.
- Barth JH, Jenkins M, Belchetz PE. Ovarian hyperthecosis, diabetes and hirsuties in post-menopausal women. Clin Endocrinol (Oxf) 1997;46:123–8
- van Heyningen C, MacFarlane IA, Diver MJ, Muronda C, Tuffnell D. Virilization due to ovarian hyperthecosis in a postmenopausal woman. Gynecol Endocrinol. 1988;2:331–8.
- Samer El Hayek, Lynn Bitar, Layal H. Hamdar, Fadi G. Mirza and Georges Daoud. Poly Cystic Ovarian Syndrome: An Updated Overview. Front Physiol. 2016; 7: 124.