Cytomegalia - objawy i leczenie. Cytomegalia w ciąży
Cytomegalia to choroba wywołana zakażeniem cytomegalowirusem. U większości zdrowych osób przebiega ona bezobjawowo lub ma bardzo łagodny przebieg. Często nawet nie wiemy, że ją przechodzimy. Ale nie zawsze tak jest. Cytomegalia może być groźna dla zdrowia i życia, jeżeli do infekcji dochodzi u kobiet w ciąży, gdyż jest to związane z możliwością wewnątrzmacicznej infekcji płodu. Cytomegalowirus jest również niebezpieczny dla osób z wrodzonymi lub nabytymi zaburzeniami odporności, np. osób w trakcie leczenia immunosupresyjnego, po przeszczepieniach narządów, czy w przypadku zespołów ogólnoustrojowych typu AIDS. Jak można zarazić się wirusem cytomegalii, jakie są objawy cytomegalii i jak ją rozpoznać? Poznaj sposoby zapobiegania i leczenie cytomegalii?

Spis treści
Co to jest cytomegalia?
Cytomegalia to choroba wirusowa wywołana przez wirus cytomegalii (CMV – cytomegalovirus). Wirus cytomegalii to dwuniciowy wirus DNA, który jest największym przedstawicielem rodziny Herpes, czyli tej samej rodziny, do której należą wirusy opryszczki, półpaśca i ospy wietrznej. Wirus ten jest aktywny całorocznie, niezależnie od pory roku.
Naturalnym gospodarzem, rezerwuarem i źródłem zakażenia wirusem CMV jest człowiek. Zakażenia wirusem cytomegalii są szeroko rozpowszechnione w populacji ludzkiej, a częstość zakażeń jest wysoka. U 99% osób z prawidłowo funkcjonującym układem odpornościowym zakażenie cytomegalią przebiega bezobjawowo lub ma bardzo łagodny przebieg. Ze względu na niedojrzałość układu immunologicznego problemem są zakażenia wrodzone u płodów i noworodków oraz zakażenia wirusem cytomegalii u osób z niedoborami odporności. W Polsce u prawie 90% kobiet w okresie rozrodczym stwierdza się obecność przeciwciał świadczących o wcześniejszym kontakcie z wirusem cytomegalii.
Przyczyny cytomegalii
Bezpośrednią przyczyną cytomegalii jest zakażenie cytomegalowirusem. Nosicielem wirusa cytomegalii może być tylko i wyłącznie człowiek.
Wyróżniamy trzy główne źródła obecności wirusa cytomegalii w organizmie:
- bezpośredni kontakt z płynami ustrojowymi nosiciela wirusa CMV
- transfuzje krwi i preparatów krwiopochodnych oraz transplantacje narządów pochodzących od nosiciela wirusa cytomegalii
- od zakażonej cytomegalią matki do płodu przez łożysko lub w trakcie porodu
Wirus CMV łatwo się rozprzestrzenia, stąd częste występowanie cytomegalii wśród ludzi. Do zakażenia wirusem cytomegalii najczęściej dochodzi w okresie dzieciństwa, w wieku żłobkowym, przedszkolnym lub szkolnym. U 70% dzieci do 3. roku życia przebywających w żłobkach lub przedszkolach wykrywa się przeciwciała anty CMV w klasie IgG, które świadczą o przebyciu bezobjawowego zakażenia cytomegalowirusem.
Jak można zarazić się cytomegalią?
Wirus cytomegalii żyje wyłącznie w organizmie człowieka. Do zakażenia tym wirusem może dojść w wyniku kontaktu z płynami ustrojowymi zakażonego człowieka. Wirus CMV wnika do komórek śródbłonka oraz do leukocytów i fibroblastów, rozprzestrzeniając się po organizmie człowieka.
Zakażona osoba okresowo wydziela wirusa do swoich płynów ustrojowych: śliny, moczu, krwi, łez, męskiego nasienia (spermy), wydzieliny z dróg rodnych oraz mleka kobiecego. Wirus cytomegalii u dzieci cechuje się długotrwałym wydalaniem z śliną i moczem – nawet do dwóch lat od momentu zakażenia tym drobnoustrojem, co znacznie zwiększa prawdopodobieństwo transmisji.

Ponieważ wirus cytomegalii może być obecny niemal we wszystkich płynach ustrojowych człowieka, to możliwych jest wiele dróg zakażenia. Do transmisji zakażenia może dojść chociażby poprzez bezpośredni kontakt ze śliną osoby zakażonej np. podczas pocałunku czy też poprzez kontakty seksualne z osobą zakażoną lub z nosicielem. Do zakażenia może także dojść przez przetoczenie świeżej krwi lub preparatów krwiopochodnych pochodzących od osób zakażonych CMV oraz w wyniku przeszczepienia narządu od dawcy zakażonego wirusem cytomegalii. Możliwe jest również zakażenie wewnątrzmaciczne od matki do płodu, a także w trakcie porodu. Zakażeniu sprzyja również nieprzestrzeganie zasad higieny oraz przebywanie w miejscach skupiających dużo ludzi. Najczęściej do zakażenia dochodzi w okresie dzieciństwa, w żłobkach, w przedszkolach lub w szkołach (okres dorastania).
Widzimy więc, że rozprzestrzenianie się cytomegalii wśród ludzi jest dość łatwe, ze względu na wiele możliwych dróg zakażenia oraz fakt, że osoba zakażona nie musi przejawiać żadnych objawów choroby, aby zarażać.
Cytomegalia – rodzaje zakażenia
W przypadku zakażenia wirusem cytomegalii możemy mieć do czynienia z pierwotnym zakażeniem wirusem cytomegalii lub z nawrotami zakażenia w wyniku reaktywacji wirusa.
O zakażeniu pierwotnym mówimy, kiedy dojdzie do zakażenia wirusem cytomegalii u osoby, która do tej pory nie miała kontaktu z wirusem. Do zakażenia pierwotnego cytomegalią dochodzi najczęściej w dzieciństwie. Zakażenie pierwotne powoduje, że krwi obecne są przeciwciała, które zostały wyprodukowane po kontakcie z wirusem
Charakterystyczną cechą wirusa cytomegalii jest możliwość naprzemiennego wchodzenia w stan uśpienia i reaktywacji w czasie życia pacjenta-nosiciela. W formie nieaktywnej (latentnej, uśpionej) bytuje w leukocytach (białych krwinkach), a także w śliniankach i cewkach nerkowych. W trakcie utajonego (ukrytego) zakażenia nie daje żadnych objawów klinicznych i nie jest widoczny dla czynników układu immunologicznego wykrywających patogeny. W przypadku osłabienia odporności może dojść do zakażenia wtórnego – uśpiony wirus ulega reaktywacji, zostaje ponownie wydzielony do krwioobiegu i innych płynów ustrojowych (zakażenie nawracające, wtórne). Swoiste przeciwciała klasy IgM i IgG przeciwko wirusowi cytomegalii powstają zarówno w zakażeniu pierwotnym, jak i w nawrotach zakażenia. Obecność przeciwciał nie chroni przed uaktywnieniem się wirusa cytomegalii.
Cytomegalia – objawy choroby
Zakażenie wirusem w zdecydowanej większości przypadków przebiega bezobjawowo. U osób z chorobami autoimmunologicznymi oraz osłabioną odpornością może dawać objawy podobne do mononukleozy zakaźnej wywoływanej przez wirus Epsteina-Barr, takie jak:
- gorączka
- uczucie zmęczenia
- zapalenie i powiększenie węzłów chłonnych
- zapalenie gardła i migdałków
- hepatosplenomegalia (powiększenie wątroby i śledziony)
Początkowym sygnałem choroby u dorosłych jest gorączka (aż 94% przypadków). U młodszych jest ona pierwszym objawem w 43%, u starszych zdecydowanie częściej obserwuje się powiększenie wątroby i śledziony. Łagodne objawy zazwyczaj utrzymują się powyżej 2-4 tygodni.
U osób dorosłych częściej występuje żółtaczka. Zakażenie wirusem cytomegalii może czasem przebiegać jako wirusowe zapalenie wątroby. Cytomegalia potransfuzyjna (choroba poprzetoczeniowa) manifestuje się długotrwałą gorączką, śródmiąższowym zapaleniem płuc, zapaleniem wątroby, a także zespołem mononukleozopodobnym. U osób z ciężkimi niedoborami odporności (np. u chorych na AIDS) przebiega pod postacią zapalenia siatkówki i naczyniówki, śródmiąższowego zapalenie płuc, zapalenia mózgu, błony śluzowej przewodu pokarmowego, trzustki, nadnerczy.
Zakażenie może zostać powikłane zaburzeniami neurologicznymi pod postacią ostrego, rozsianego zapalenia demielinizacyjnego mózgu (ADEM). Alarmującymi objawami powinny być bóle głowy niereagujące na leczenie, powtarzające się epizody utraty przytomności, spadek siły mięśniowej, zaburzenia czucia i utrudnione oddawanie moczu.
Cytomegalia w ciąży
Zakażenie wirusem cytomegalii kobiety w ciąży (zarówno pierwotne, jak i wtórne) jest niebezpieczne, gdyż w jego wyniku może dojść do wrodzonej cytomegalii u dziecka. Wirus CMV jest najczęstszą przyczyną zakażeń wirusowych wśród noworodków – dotyczy 0,5-2% urodzeń. W 85-90% przypadków u dzieci zakażonych wewnątrzmacicznie nie stwierdza się objawów choroby po porodzie.
U 10-15% zakażonych noworodków występują takie objawy cytomegalii jak:
w badaniu fizykalnym:
- hipotrofia wewnątrzmaciczna, czyli wewnątrzmaciczne ograniczenie wzrostu płodu
- małogłowie
- hepatosplenomegalia (powiększenie wątroby i śledziony)
- wybroczyny
- wysypka typu blueberry muffin (pol. babeczka z jagodami) – na całym ciele widoczne są niebiesko-szare guzki podbiegnięte krwią
w badaniu neurologicznym:
- nieprawidłowe napięcie mięśniowe (wzmożone lub osłabione)
- drgawki
w badaniach laboratoryjnych:
- niedokrwistość
- neutropenię (obniżony poziom neutrofilów)
- małopłytkowość
- podwyższony poziom aminotransferaz (enzymów wskaźnikowych funkcji wątroby)
- hiperbilirubinemię (podwyższone stężenie bilirubiny)
- cholestazę wewnątrzwątrobową (mechaniczny zastój żółci w wątrobie)
- w badaniu płynu mózgowo-rdzeniowego – podwyższone stężenie białka
w badaniach obrazowych mózgu:
- zmiany pozapalne – zwapnienia, poszerzenie układu komorowego, torbiele podwyściółkowe, waskulopatia wzgórzowo-prążkowiową – czyli nieprawidłowe naczynia mózgowia na obszarze wzgórza, jądra ogoniastego i skorupy
- zmiany w istocie białej
- wady wrodzone mózgu:
– lizencefalia znana także jako gładkomózgowie, kiedy zakręty mózgu nie zostały wykształcone
– pachygyria, czyli szerokozakrętowość,
– polimikrogyria, czyli niedorozwój zakrętów mózgu
– hipoplazja, czyli zmniejszenie całkowitej objętości mózgu i/lub móżdżku.
w badaniach narządów zmysłów:
- zmiany zapalne siatkówki w badaniu dna oka
- niedosłuch neurosensoryczny w badaniu audiologicznym, w którym zaburzone jest zarówno przewodzenie jak i odbiór dźwięków.
Warto zwrócić uwagę, że wzrost częstości występowania i ciężkością objawów u noworodka są związane z zakażeniem w początkowych fazach ciąży. Mogą doprowadzić do poważnych uszkodzeń narządowych, zwłaszcza ośrodkowego układu nerwowego, a nawet do poronienia.
Zakażenie pierwotne, które wystąpiło pod koniec II lub na początku III trymestru, daje zazwyczaj łagodniejsze objawy narządowe:
- śródmiąższowe zapalenie płuc
- zapalenie wątroby
- zapalenie siatkówki
- zapalenie mięśnia sercowego
- aseptyczne zapalenie opon mózgowo-rdzeniowych
- zajęcie szpiku kostnego
- drgawki i zaburzone napięcie mięśniowe
- niedosłuch neurosensoryczny
Około 5-15% początkowo bezobjawowych dzieci zakażonych cytomegalowirusem wewnątrzmacicznie rozwija powikłania późne zakażenia. Obejmują one zaburzenia w ośrodkowym układzie nerwowym, uszkodzenia słuchu i wzroku, opóźniony rozwój psycho-motoryczny. Wszystkie mogą doprowadzić do przedwczesnej śmierci.
Do utraty słuchu dochodzi u połowy dzieci około 33. miesiąca, które wykazywały objawy infekcji tuż po urodzeniu oraz u około 10% początkowo bezobjawowych niemowląt w 44. miesiącu życia. Z tego powodu wirus cytomegalii jest najważniejszym czynnikiem upośledzenia słuchu z przyczyn niegenetycznych. Szacuje się, że wśród dzieci z problemami ze słyszeniem około jedna czwarta jest z powodu zarażenia wirusem cytomegalii.
Dlaczego zakażenie CMV może mieć tak negatywne skutki dla płodu?
Wirus cytomegalii ma predylekcję (skłonność) do zajmowania błon płodowych. W wyniku czego może dojść do:
- remodelingu naczyń krwionośnych
- zaburzeń w tworzeniu połączeń naczyń układu limfatycznego (odpornościowego)
- tworzenia nieprawidłowych komórek trofoblastu
- powstania wad w budowie kosmków łożyska
To wszystko sprawia, że do rozwijającego się płodu nie dociera odpowiednia ilość tlenu, a jego prawidłowy wzrost wewnątrzmaciczny zostanie zahamowany. Ok. 4% płodów zakażonych cytomegalowirusem umiera w łonie matki lub krótko po urodzeniu z powodu uszkodzeń mózgu lub niewydolności wielonarządowej.
Jak dochodzi do zakażenia płodu cytomegalią?
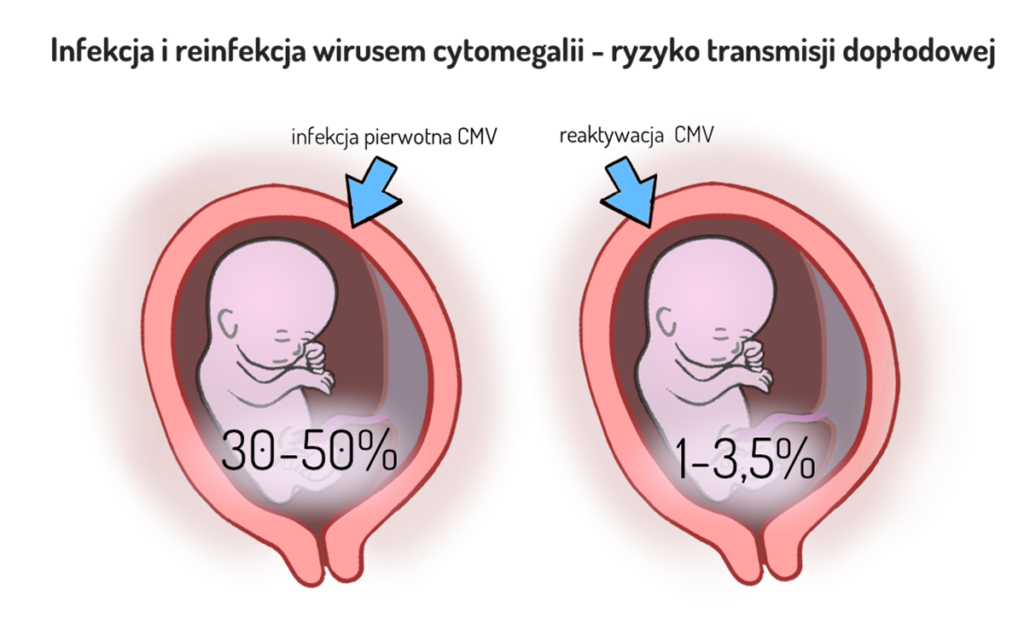
Zakażenie płodu wirusem cytomegalii odbywa się głównie drogą krwiopochodną, przez naczynia krwionośne znajdujące się w łożysku. Jeżeli matka była zakażona wcześniej (posiada przeciwciała w klasie IgG na początku ciąży) i doszło do reaktywacji uśpionego wirusa w trakcie jej przebiegu ryzyko przeniesienia wirusa jest niskie (1-3,5%), a do uszkodzenia płodu dochodzi w 10% przypadków. Zakażenia wtórne stanowią ok. 75% wszystkich przypadków cytomegalii w ciąży. Pierwotne zakażenie, czyli takie, do którego doszło w trakcie ciąży – jest obarczone wyższym ryzykiem przeniesienia wirusa cytomegalii (30-50%) oraz wyższym prawdopodobieństwem wystąpienia objawów po urodzeniu.
Noworodki z zakażeniem objawowym stanowią 10–15% w całej grupie zakażonych w życiu płodowym. U 36-90% z nich występują odległe następstwa cytomegalii wrodzonej w postaci: upośledzenia umysłowego, padaczki oraz mózgowego porażenia dziecięcego, a także niedosłuchu i upośledzenia widzenia. Najliczniejszą grupę (ok. 90%) stanowią dzieci zakażone cytomegalią w okresie płodowym, które bezpośrednio po urodzeniu nie wykazują objawów klinicznych lub objawy są skąpe (np. przedłużająca się żółtaczka). Rokowanie w przypadku tej grupy jest bardziej pomyślne, ale u 5–15% tych dzieci mogą w przyszłości pojawić się odległe następstwa przebytego zakażenia, najczęściej niedosłuch.

Za najważniejszy czynnik ryzyka zakażenia cytomegalią u kobiet w ciąży, a zarazem ryzyka transmisji wirusa CMV z matki na płód uważa się częsty i długi kontakt z małymi dziećmi. Jest to związane z tym, że dzieci w wieku poniżej 2 lat wydalają wirusa CMV w ślinie i moczu średnio przez aż 24 miesiące.
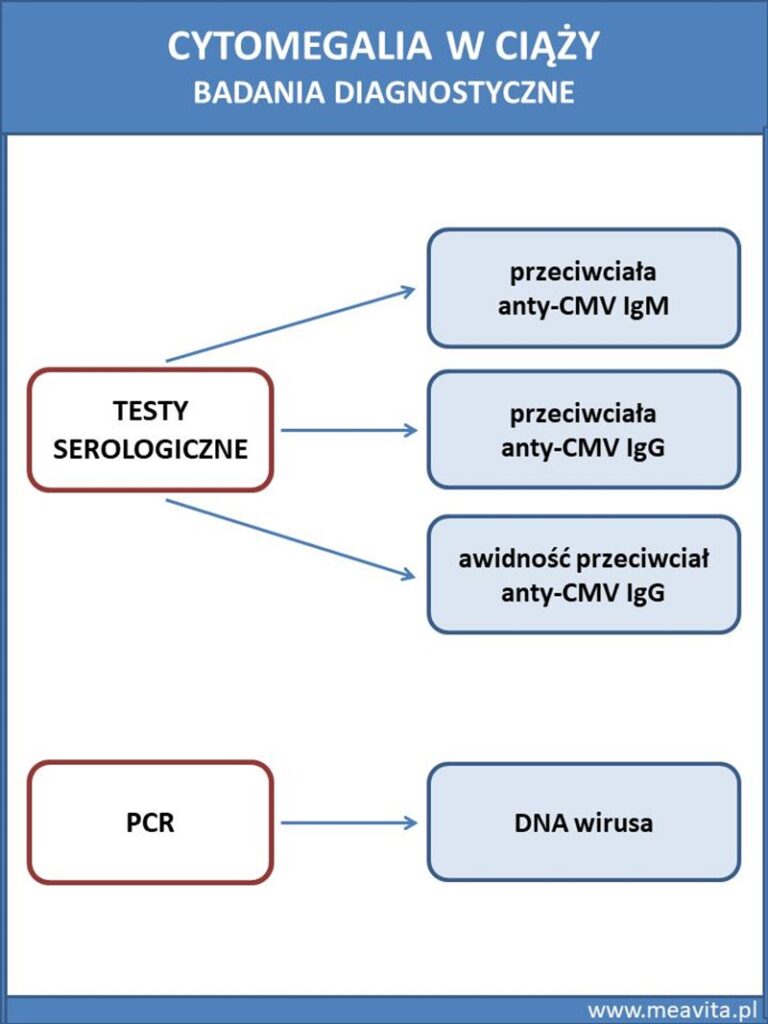
Rozpoznanie cytomegalii – badania IgM, IgG
W diagnostyce cytomegalii wykorzystuje się badania obecności DNA wirusa metodą PCR oraz badania serologiczne, tj. oznaczenie we krwi żylnej obecności przeciwciał klasy IgM i IgG. Obecność tych przeciwciał we krwi stanowi odpowiedź organizmu na wirusa cytomegalii.
W trakcie aktywnego zakażenia w wykonanej morfologii typową cechą badania morfologicznego krwi jest podwyższone stężenie limfocytów z obecnością 10-35% limfocytów atypowych. W innych badaniach biochemicznych krwi obserwuje się podwyższenie poziomu aminotransferaz (AspAT, AlAT) świadczących o funkcji wątroby.

W krwi żylnej bada się dwa rodzaje przeciwciał przeciwko wirusowi cytomegalii, które świadczą o reakcjach obronnych organizmu wystawionego na działanie wirusa:
- w klasie IgM – są traktowane jako pierwsza linia obrony. W odpowiedzi na zakażenie organizm produkuje je jako pierwsze, a pojawiają się we krwi przed upływem dwóch tygodni od kontaktu z wirusem. Wytwarzane są krótko, najczęściej ok. 3 miesiące, ale mogą utrzymywać się nawet do 6-12 miesięcy. Po tym czasie ich poziom we krwi jest już niewykrywalny. Może się zdarzyć, że ich poziom ponownie wzrośnie, i traktowane jest to jako wynik reaktywacji latentnego (uśpionego) wirusa czyli zakażenie wtórne.
- w klasie IgG – powstają jako wtórna odpowiedź organizmu na obecność wirusa. Utrzymują się przez całe życie, a ich wykrycie świadczy o kontakcie z CMV przed badaniem.
Dodatkowo określa się awidność przeciwciał IgG, to znaczy siłę wiązania antygenu z przeciwciałem. Stanowi ona odwzorowanie przestrzenne mocy zwalczania obcych antygenów, które nasila się w czasie od początku trwania choroby. Niską awidnością IgG cechują się świeże zakażenia. W miarę rozwoju infekcji, po około 20 tygodniach powyżej 60% przeciwciał wykazuje wysoką awidność. Ocena awidności służy do różnicowania pierwotnych i wtórnych zakażeń. U osób zdrowych, które wcześniej nie miały kontaktu z wirusem, przeciwciała są nieoznaczalne.
Cytomegalia wyniki
Wyniki badania przeciwciał przeciwko wirusowi cytomegalii interpretuje lekarz w zestawieniu z objawami klinicznymi.
Cytomegalia – wynik IgM, IgG. Co mogą oznaczać, interpretacja wyników:
Przeciwciała IgM | Przeciwciała IgG | Interpretacja |
wynik ujemny IgM (IgM-) | wynik ujemny IgG (IgG-) | nie ma cech aktywnego (aktualnego) oraz wcześniejszego (w przeszłości) zakażenia cytomegalowirusem |
wynik ujemny IgM (IgM-) | wynik dodatni IgG (IgG+) | wynik wskazuje na zakażenie cytomegalią w przeszłości |
wynik dodatni IgM (IgM+) | wynik ujemny IgG (IgG-) | wynik może wskazywać na świeże (pierwotne) zakażenie cytomegalowirusem; należy zaznaczyć, że sama obecność przeciwciał IgM nie jest wystarczająca, aby stwierdzić zakażenie CMV, ze względu na możliwość wyników fałszywie dodatnich |
wynik dodatni IgM (IgM+) | wynik dodatni IgG (IgG+) | wynik wskazuje na prawdopodobieństwo zakażenia, które może być świeże bądź niedawno przebyte, aby rozróżnić, która z sytuacji ma miejsce należy zbadać awidność przeciwciał IgG |
Awidność przeciwciał IgG | Interpretacja |
Awidność niska | obecność przeciwciał IgG o niskiej awidności pozwala podejrzewać ostre zakażenie (równoczesna obecność przeciwciał IgM) lub zakażenie nieodległe w czasie |
Awidność wysoka | przeciwciała IgG o wysokiej awidności przeciwko CMV można wykryć dopiero po ok. 20 tygodniach od momentu zakażenia, co praktycznie wyklucza ostrą infekcję pierwotną |
Cytomegalia – IgG wysokie
Optymalny wynik badania przeciwciał przeciwko wirusowi cytomegalii to wynik dodatni IgG (IgG wysokie) i wynik ujemny IgM.
Dlaczego?
Taki wynik mówi nam, że organizm w przeszłości miał kontakt z wirusem cytomegalii, a obecnie nie ma aktywnego zakażenia. Zakładamy więc, że w takiej sytuacji nie dochodzi do transmisji wirusa. Uważa się, że obecność swoistych przeciwciał anty CMV IgG oraz brak przeciwciał IgM przed zajściem w ciążę / w ciąży znacznie zmniejsza ryzyko zakażenia.
Oczywiście musimy pamiętać, że taki wynik badania przeciwciał przeciwko cytomegalii nie jest wynikiem stałym, na zawsze, może bowiem dojść do reaktywacji uśpionego wirusa. Wtedy we krwi zaczną pojawiać się również przeciwciała IgM (wynik IgM dodatni). Niemniej jednak, ryzyko zakażenia płodu w takim przypadku jest dużo niższe (1-3,5%) niż w przypadku zakażenia pierwotnego cytomegalowirusem, kiedy to prawdopodobieństwo przeniesienia wirusa na płód wynosi 30-50%. Ponadto dzieci z cytomegalią wrodzoną zakażone w wyniku pierwotnego zakażenia CMV matki znacznie częściej chorują objawowo i są bardziej narażone na odległe, trwałe następstwa tej choroby wirusowej.
Jak rozpoznać cytomegalię w ciąży?
Diagnostykę rozpoczyna się od określenia statusu immunologicznego kobiety ciężarnej (testy serologiczne w kierunku obecności przeciwciał przeciwko wirusowi cytomegalii). Zazwyczaj podstawą do rozpoznania zakażenia cytomegalowirusem jest stwierdzenie obecności przeciwciał IgM anty-CMV (dodatnie IgM) oraz przeciwciał IgG anty-CMV o małej awidności (przeciwciała IgG o dużej awidności są wykrywane jedynie w przypadku dawno przebytego lub wtórnego zakażenia CMV). Jest to ważne, gdyż sam dodatni wynik badania w klasie IgM nie musi świadczyć o świeżej infekcji. Te przeciwciała zwykle utrzymują się 3-6 miesięcy, ale mogą być stwierdzone nawet do 12 miesięcy po pierwotnej infekcji CMV. Ponadto zdarza się, że we krwi występują przetrwałe przeciwciała IgM i wtedy nie są one wskaźnikiem aktywnej infekcji. Taki wynik może być również fałszywie dodatni z powodu innej infekcji wirusowej, jak np. mononukleoza. W ciąży zdarzają się również fałszywie wysokie poziomy przeciwciał IgM. Dlatego ważne jest badanie awidności przeciwciał IgG.
Jeżeli rozpoznano świeże zakażenie w trakcie trwania ciąży (stwierdzono obecność anty-IgM CMV oraz anty-IgG CMV o niskiej awidności) należy ustalić, czy nie doszło do przeniesienia wirusa na płód (transmisji wertykalnej). Najbardziej wiarygodne jest badanie obecności wirusa CMV w płynie owodniowym, do którego konieczna jest amniopunkcja. Dokonuje się go po 21 tygodniu ciąży i minimum 6 tygodni po rozpoznaniu zakażeniu u matki – dopiero wtedy płód wydziela wirusa z moczem do płynu owodniowego. Obecność wirusa bada się za pomocą reakcji łańcuchowej polimerazy (PCR). Jeżeli potwierdzi się zakażenie u płodu, następujące badania USG powinny być wykonywane z częstotliwością co 2-4 tygodnie do momentu rozwiązania, aby dokładnie obserwować rozwój płodu i ewentualnych możliwych powikłań. Niestety, na dzień dzisiejszy nie ma leczenia przyczynowego, które mogłoby być stosowane na etapie prenatalnym.
U dzieci podejrzanych o zakażenie badanie na obecność wirusa powinno zostać przeprowadzone badanie do 2 tygodni od dnia urodzenia ze śliny, moczu lub płynu mózgowo-rdzeniowego metodą hodowli wirusa lub z krwi metodą PCR. W dzisiejszych czasach preferuje się drugą metodę, jest ona “złotym standardem” ze względu na wysoką czułość i krótszy okres oczekiwania na wynik. Badania serologiczne z oceną swoistych przeciwciał są trudne do interpretacji. Przeciwciała w klasie IgM są obecne u 20-70% zakażonych dzieci, ponieważ niemowlęta nie mają jeszcze w pełni rozwiniętego układu immunologicznego. U seropozytywnego dziecka badania kontrolne powinny zostać przeprowadzone po 1,3,6, i 12 miesiącach, a następnie co roku do osiągnięcia wieku szkolnego.
Leczenie cytomegalii
Na dzień dzisiejszy nie ma przyczynowego leczenia cytomegalii.
U osób bez niedoborów odporności stosuje się leczenie objawowe. Podaje się przede wszystkim leki przeciwgorączkowe, stosuje lekkostrawną dietę.
U osób z niedoborami odporności oraz u niemowląt z cytomegalią wrodzoną stosuje się leczenie przeciwwirusowe np. gancyklowirem, walgancyklowirem, które pomaga przejść przez ostry etap choroby.
W przypadku cytomegalii wrodzonej takie leczenie przeciwwirusowe powinno być wdrożone w ciągu pierwszych 28 dni życia. Dalszy ciąg leczenie zależy od rodzaju jej przebiegu i rozwoju powikłań. Dziecko powinien pozostać pod ścisłą opieką lekarską. Najczęściej podejmowanie działania mają na celu złagodzenie objawów. Konieczne jest regularne przeprowadzanie kontrolnych badań okulistycznych, audiologicznych i neurologicznych. Na dzień dzisiejszy nie ma skutecznej metody na całkowitą eliminację wirusa z ustroju nosiciela.
Jak zapobiegać zakażeniom cytomegalowirusem?
Nie ma postępowania profilaktycznego zapobiegającego transmisji wertykalnej (przekazaniu wirusa z matki na dziecko), które można zastosować u kobiety ciężarnej z udowodnionym zakażeniem CMV. Jeżeli jest uzasadnione klinicznie ryzyko obecności wirusa w ustroju matki noworodek powinien zostać skierowany do specjalistycznego ośrodka, który zajmie się dokładną diagnostyką, postawieniem rozpoznania, ewentualnym wdrożeniem leczenia i dalszej opieki.
Wirus cytomegalii jest bardzo rozpowszechniony, trudno jest więc go unikać. Ważnym aspektem jest edukacja kobiet ciężarnych o zasadach higieny osobistej.
Według zaleceń dla seronegatywnych kobiet w ciąży wg Adler:
należy:
- przyjąć, że wszystkie dzieci poniżej 3 roku życia są potencjalnym źródłem transmisji CMV
- dokładnie myć ręce mydłem i ciepłą wodą po następujących czynnościach:
– zmiana pieluchy,
– przebieranie dziecka,
– karmienie,
– kąpiel,
– wycieranie śliny lub wydzieliny z nosa,
– dotykanie zabawek, smoczków, szczoteczki do zębów, - myć i dezynfekować zabawki
- przestrzegać zaleconych procedur higienicznych w miejscu pracy
nie należy:
- używać tych samych naczyń
- dzielić się jedzeniem
- całować dziecko w usta lub w ich pobliżu
- używać wspólnych ręczników
- spać w tym samym łóżku
W żadnym kraju nie ma oficjalnego programu badań przesiewowych ani kobiet ciężarnych, ani noworodków na zakażenie wirusem CMV, ponieważ:
- nie ma skutecznej formy przeciwdziałania i/lub terapii schorzenia
- metoda badania (PCR) jest wymagająca i kosztowna
Pomimo ogólnie przyjętych standardów, w których ze względu na koszty nie wykonuje się przesiewowych badań w ciąży w kierunku CMV, warto je wykonać, i tak też rekomendują ginekolodzy prowadzącym ciążę kobietom w Centrum Medycznym Meavita w Krakowie.
Obecnie nie mamy dostępnej żadnej skutecznej szczepionki, która chroniłaby nas przed cytomegalią. Trwają badania nad kolejnymi preparatami. Aktualnie zaplanowano badania kliniczne III fazy nad szczepionką przeciwko CMV – szczepionką mRNA-1647. W badaniu fazy II szczepionka ta była ogólnie dobrze tolerowana, a dane z badania wskazują na wysoką immunogenność szczepionki przeciwko cytomegalowirusowi zarówno u uczestników CMV-seronegatywnych, jak i CMV-seropozotywnych. Badanie fazy III ma na celu ocenę szczepionki mRNA-1647 przeciwko pierwotnemu zakażeniu CMV u kobiet w wieku 16–40 lat. Przewiduje się, że do badania zostanie włączonych nawet 6900 kobiet z około 150 ośrodków klinicznych.
Cytomegalia – podsumowanie
Wirus cytomegalii jest jednym z najbardziej rozpowszechnionych w świecie patogenów wirusowych i jest wirusem swoistym dla człowieka. Ocenia się, że przeciwciała świadczące o przebytym zakażeniu tym wirusem posiada 40-80% ludzi na świecie. Przechorowanie zakażenia wirusem CMV nie daje trwałej odporności pochorobowej. Jest to związane z tym, że wirus ten charakteryzuje się możliwością latencji (przebywania w stanie uśpienia) w komórkach ludzkich. Możliwa jest więc reaktywacja wirusa i ponowna infekcja lub reinfekcja innym serotypem wirusa.
Co więc mówi nam obecność przeciwciał IgG, IgM o zakażeniu cytomegalią?
Zakażenie wirusem CMV u większości osób nie jest groźne i przebiega bezobjawowo lub ma bardzo łagodny przebieg z objawami podobnymi do przebiegu mononukleozy zakaźnej. Są jednak grupy osób bardziej narażone, u których zakażenie cytomegalowirusem może mieć poważniejsze konsekwencje. Taka sytuacja dotyczy osób z osłabionym układem immunologicznym, z niedoborami odporności, u których najczęstsza objawowa postać zakażenia to mononukleoza cytomegalowirusowa, charakteryzująca się powiększeniem wątroby i węzłów chłonnych, gorączką, bólami głowy, mięśni i stawów. Ale zakażenie CMV może prowadzić u nich również do wirusowego zapalenia wątroby. U osób z ciężkimi niedoborami odporności (np. u chorych na AIDS) cytomegalia przebiega pod postacią zapalenia siatkówki i naczyniówki, śródmiąższowego zapalenie płuc, zapalenia mózgu, błony śluzowej przewodu pokarmowego, trzustki, nadnerczy.
Inną grupą, w której mogą wystąpić poważne objawy w przebiegu zakażenia cytomegalowirusem są noworodki, niemowlęta i dzieci zakażone wewnątrzmacicznie (cytomegalia wrodzona) wskutek przeniknięcia wirusa od matki do płodu drogą krwionośną przez łożysko. Cytomegalia wrodzona może mieć bardzo ciężki przebieg. Objawy kliniczne dotyczą przede wszystkim układu nerwowego, narządów zmysłów, układu pokarmowego, wątroby i układu krwiotwórczego. Noworodki z zakażeniem objawowym stanowią ok. 10–15% w całej grupie zakażonych w życiu płodowym, ale niestety aż 85–90% z nich zademonstruje odległe następstwa w postaci: upośledzenia umysłowego, padaczki oraz mózgowego porażenia dziecięcego, a także niedosłuchu i upośledzenia widzenia. Ciężka choroba cytomegalowirusowa może prowadzić do zgonu dziecka w pierwszych tygodniach życia.
Na temat wirusa piszemy również w artykule CYTOMEGALIA — WARTO WIEDZIEĆ.
Bibliografia
- Kabani N, Ross SA. Congenital Cytomegalovirus Infection. J Infect Dis. 2020 Mar 5;221(Suppl 1):S9-S14. doi: 10.1093/infdis/jiz446. PMID: 32134480; PMCID: PMC8453618.
- Leruez-Ville M, Foulon I, Pass R, Ville Y. Cytomegalovirus infection during pregnancy: state of the science. Am J Obstet Gynecol. 2020 Sep;223(3):330-349. doi: 10.1016/j.ajog.2020.02.018. Epub 2020 Feb 24. PMID: 32105678.
- Barton M, Forrester AM, McDonald J. Update on congenital cytomegalovirus infection: Prenatal prevention, newborn diagnosis, and management. Paediatr Child Health. 2020 Sep 16;25(6):395-396. doi: 10.1093/pch/pxaa083. PMID: 32968468; PMCID: PMC7492632.
- Lisowska-Mikołajków D, Mikołajków A, Reczuch J, Królak-Olejnik B. Congenital Cytomegalovirus infection – still a relevant problem (based on own experience and literature). Dev Period Med. 2018;22(1):49-57. Polish. doi: 10.34763/devperiodmed.20182201.4957. PMID: 29641421; PMCID: PMC8522922.
- Zakażenie cytomegalowirusem w: Położnictwo i Ginekologia, pod red. Bręborowicz GH, PZWL, Warszawa 2020.
- Sobolewska-Pilarczyk M, Rajewski P, Rajewski P. Cytomegalia wrodzona — aktualne zalecenia dotyczące diagnostyki i terapii. Forum Medycyny Rodzinnej 2016;10(6):309-313.
- Plosa EJ, Esbenshade JC, Fuller MP, Weitkamp JH. Cytomegalovirus infection. Pediatr Rev. 2012 Apr;33(4):156-63; quiz 163. doi: 10.1542/pir.33-4-156. PMID: 22474112.
- Cytomegalia wrodzona w: Pediatria pod red. Kawalec W, Grenda R, Ziółkowska H. PZWL, Warszawa 2013
- Cytomegalia w: Choroby zakaźne i pasożytnicze pod red. Z. Dziubek, PZWL, Warszawa 2010.