Co to jest trisomia
Jedną z najbardziej znanych grup zespołów wad wrodzonych, spowodowanych nieprawidłowościami w genomie (materiale genetycznym) są tzw. trisomie. Trisomia to rodzaj liczbowej aberracji chromosomowej. Nieprawidłowość genetyczna polega na obecności dodatkowego chromosomu w konkretnej parze chromosomów homologicznych. Nadmiar materiału genetycznego ma konsekwencje zdrowotne, których rodzaj i nasilenie zależy od rodzaju aberracji. Do najczęstszych i najbardziej znanych trisomii należy zespół Downa, czyli trisomia 21.
Spis treści
Co to jest trisomia chromosomu?
Zdrowy człowiek posiada zestaw 23 par chromosomów w każdej komórce organizmu (za wyjątkiem komórek rozrodczych, czyli plemników i komórek jajowych). Oznacza to, że każda komórka posiada pełen zestaw informacji genetycznej, która zawarta jest w 23 chromosomach odziedziczonych od matki i homologicznych 23 chromosomach odziedziczonych od ojca. Na kompletny zestaw chromosomów człowieka (kariotyp, garnitur chromosomowy) składają się 22 pary chromosomów autosomalnych (tzw. autosomów) oraz 1 para chromosomów płciowych (tzw. allosomów). Natomiast komórki rozrodcze, czyli komórki jajowe i plemniki posiadają „połowę” z pełnego zestawu chromosomów, czyli po jednym chromosomie z każdej pary homologicznej – razem, 23 chromosomy.


Taka redukcja ilości materiału genetycznego jest niezbędna, aby po połączeniu się komórki jajowej z plemnikiem (po zapłodnieniu) nowy organizm miał prawidłową ilość DNA upakowaną w 23 pary chromosomów (46 chromosomów).
Jeżeli dojdzie do sytuacji, że we wszystkich lub w części komórek organizmu znajduje się dodatkowy – trzeci chromosom w danej parze homologicznej, mamy do czynienia z trisomią. Jest to jeden z rodzajów liczbowej nieprawidłowości chromosomowej (aberracji liczbowej), tzw. aneuploidii. Właśnie przedrostek tri- oznacza, że obecny jest dodatkowy, trzeci chromosom zamiast prawidłowo – pary chromosomów. Trisomia może dotyczyć zarówno chromosomów autosomalnych, jak i chromosomów płciowych.
Prawidłowy kariotyp mężczyzny zapisujemy jako 46,XY, a prawidłowy kariotyp kobiety jako 46,XX.
Dodatkowe chromosomy w kariotypie podaje się po znaku plus, np. 46,XX,+18 oznacza kobietę z trisomią 18 chromosomu.
Poniższa grafika przedstawia przykładowy kariotyp (zestaw chromosomów) dla trisomii 18 chromosomu.

Zaburzenia liczby chromosomów , w tym trisomie są przyczyną chorób genetycznych. Wiemy, że chromosomy (CHROMOSOM) są zbudowane z DNA (kwasu deoksyrybonukleinowego) oraz białek. DNA to materiał genetyczny, w którym zakodowane są informacje związane z rozwojem i funkcjonowaniem organizmu człowieka. Nukleotydy budujące nić DNA ułożone są w sekwencje tworzące geny, które kodują wystąpienie określonej cechy u człowieka. Każdy gen ma przypisane swoje stałe miejsce, tzw. locus na chromosomie. Genom człowieka liczy ok. 23 tys. genów. Zarówno niedobór, jak i nadmiar genów jest niekorzystny dla naszego zdrowia.
W trisomii mamy do czynienia z nadmiarem materiału genetycznego. Ilość oraz ciężkość wad zależy przede wszystkim od tego, które geny są „nadprogramowe”, czyli którego chromosomu dotyczy trisomia. Większość tego typu zaburzeń chromosomowych jest letalna jeszcze na etapie tworzenia się komórek rozrodczych, jest również przyczyną poronień lub martwych urodzeń (ok. 35% spontanicznych poronień jest wynikiem trisomii). Trisomie stanowią ok. 0,3% przypadków wszystkich żywych urodzeń noworodków.
Wyróżniamy kilka postaci trisomii:
- Pełna trisomia – występuje wtedy, kiedy dodatkowy, trzeci chromosom znajduje się w każdej komórce organizmu.
- Trisomia translokacyjna – charakterystyczną cechą tego rodzaju trisomii jest obecność części dodatkowego chromosomu, a nie całego dodatkowego chromosomu. Trisomia ta jest wynikiem translokacji – dodatkowa część chromosomu uległa przemieszczeniu i przyłączeniu się do innego chromosomu.
- Trisomia mozaikowa – dodatkowy chromosom obecny jest tylko w części komórek organizmu człowieka. W przypadku trisomii mozaikowej objawy charakterystyczne dla danej choroby genetycznej są zazwyczaj słabiej nasilone.
Jak powstaje trisomia?
W jaki sposób dochodzi do trisomii u płodu zdrowych rodziców?
W takiej sytuacji przyczyny powstawania trisomii związane są z błędami rozdziału chromosomów podczas powstawania komórek jajowych oraz plemników (w trakcie gametogenezy) bądź podczas podziałów komórkowych, które zachodzą już po zapłodnieniu (w trakcie embriogenezy):
- nondysjunkcja (nie rozdzielenie się) chromosomów homologicznych w pierwszym podziale mejotycznym gametogenezy (GAMETOGENEZA)

- nondysjunkcja (nie rozdzielenie się) chromosomów homologicznych w drugim podziale mejotycznym gametogenezy

- nondysjunkcja (nie rozdzielenie się) chromosomów homologicznych podczas embriogenezy w czasie podziału mitotycznego

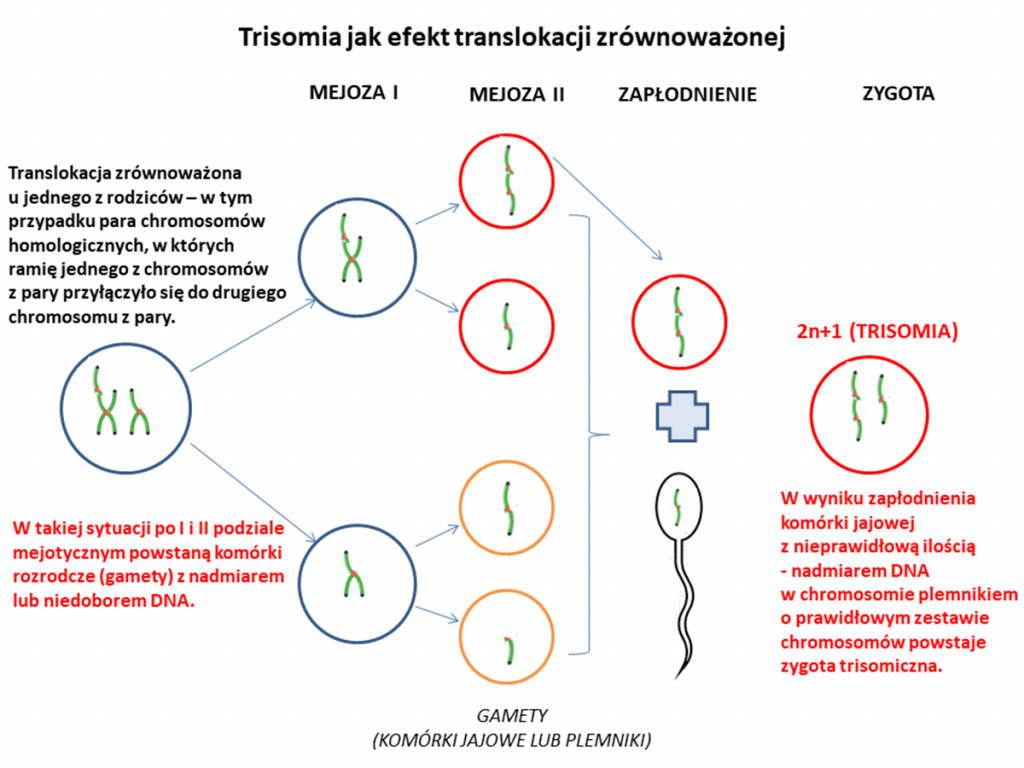
Trisomia może również powstać w wyniku posiadania przez jednego z rodziców translokacji zrównoważonej. Translokacja zrównoważona oznacza, że w genomie doszło do przemieszczenia się części chromosomu w inne miejsce (najczęściej fragment chromosomu połączył się z innym chromosomem). Pomimo, że mamy do czynienia z pewnego rodzaju zaburzeniem strukturalnym, to materiał genetyczny nie został ani utracony, ani dodany i zazwyczaj nie ma to wpływu na zdrowie osoby z taką translokacją. Co więcej, często nawet nie wiemy o tym, że jesteśmy nosicielami translokacji zrównoważonej. Taka translokacja może mieć jednak wpływ na to jakiej jakości komórki rozrodcze wytworzymy. W zależności od tego gdzie przemieścił się fragment chromosomu, istnieje możliwość wytworzenia gamet z prawidłowym zestawem chromosomów, z nadmiarem lub niedoborem materiału genetycznego. Na poniższym schemacie przedstawiamy jedną z możliwych sytuacji.
Czynniki ryzyka i przyczyny trisomii
Do najważniejszych czynników zwiększających ryzyko trisomii u dziecka są:
- wiek kobiety planującej ciążę (ryzyko trisomii wrasta wraz z wiekiem matki)
- translokacja zrównoważona u jednego z rodziców
- wcześniejsza ciąża z trisomią
Najczęstsze trisomie
Najbardziej znanymi i najczęściej występującymi zaburzeniami w genomie, polegającymi na obecności dodatkowego chromosomu są:
- Zespół Downa – jest to trisomia 21 chromosomu. Występuje z częstością 1:650-700 żywych urodzeń i jest najczęściej występującą trisomią. Do charakterystycznych cech zewnętrznych zespołu Downa zalicza się płaski i okrągły profil twarzy, nisko osadzone i szeroko rozstawione oczy skośne ustawienie szpar powiekowych, mały, krótki nos z szerokim grzbietem, opuszczone kąciki ust, krótką szyję, małe i szerokie dłonie z pojedynczą bruzdą zgięciową, jasne plamki na tęczówce oka, wydatne, często otwarte usta i wiele innych. Dzieci z trisomią 21 często są niższe niż ich rówieśnicy, ponadto obserwuje się u nich tendencję do tycia. Ok. 50% z nich jest obarczone wadami kardiologicznymi. Cechą charakterystyczną dzieci z zespołem Downa jest hipotonia mięśniowa, która powoduje opóźnienie w rozwoju motorycznym. Prawie wszystkie dzieci z trisomią 21 mają trudności poznawcze, trudności w nabywaniu umiejętności werbalnych i uczeniu się. Osoby z zespołem Downa są bardziej podatne na demencję i chorobę Alzheimera. Częściej chorują na infekcji dróg oddechowych, mają szereg czynników predysponujących do występowania u nich obturacyjnego bezdechu sennego i wiele innych problemów zdrowotnych. Pomimo wielu niedogodności zdrowotnych, postępy medycyny umożliwiają coraz lepszą i bardziej skuteczna opiekę nad osobami z trisomią 21. Dzięki temu w ciągu ostatniego półwiecza ich średnia długość życia wydłużyła się z 30 do 56 lat. Jeżeli chcesz wiedzieć więcej o tym na czym polega i od czego zależy zespół Downa, jakie badania przeprowadza się, aby rozpoznać zespół Downa w ciąży, jakie jeszcze mogą być objawy trisomii 21 – przeczytaj artykuł poświęcony tej chorobie genetycznej: TRISOMIA 21 – ZESPÓŁ DOWNA
- Zespół Edwardsa – jest to trisomia 18 chromosomu, występuje 1: 6000-8000 żywych urodzeń. Noworodki z zespołem Edwardsa mają niską masę urodzeniową, szereg wad rozwojowych czaszki, kręgosłupa i kończyn, liczne wady serca, przewodu pokarmowego, układu moczowego i oddechowego. Większość ciąż z trisomią 18 chromosomu ulega samoistnemu poronieniu, połowa urodzonych dzieci umiera zazwyczaj w pierwszym tygodniu życia, a tylko 5-13,5% chorych dożywa do 1. roku życia. Trisomia 18 ma bardzo zróżnicowany obraz kliniczny. Jeśli chcesz poznać charakterystyczne objawy zespołu Edwardsa w ciąży oraz postnatalnie i sprawdzić jak rozpoznać zespół Edwardsa – zajrzyj do artykułu: TRISOMIA 18 – ZESPÓŁ EDWARDSA
- Zespół Pataua – jest to trisomia 13 chromosomu i występuje 1:10000-20000 żywych urodzeń. To zespół ciężkich wad wrodzonych, które w 95% są letalne na etapie ciąży. Noworodki z zespołem Pataua mają niską masą urodzeniową i niskie napięciem mięśniowe oraz liczne wady wrodzone, w tym wady anatomiczne twarzoczaszki, kończyn, wady układu krążenia, układu nerwowego, układu pokarmowego, narządów zmysłów, układu moczowo-płciowego. Do najczęściej występujących wad należą wady oczu, rozszczep wargi lub podniebienia, polidaktylia i wady serca. U dzieci z trisomią 13 obserwuje się również wysoki stopień upośledzenia psychoruchowego i umysłowego. Większość dzieci z zespołem Pataua umiera w okresie noworodkowym, ok. 9% z nich żyje i osiąga 5. rok życia. Szerzej o tym jakie są przyczyny i objawy zespołu Pataua, jak wygląda diagnostyka i leczenie trisomii 13 przeczytasz w artykule o tej chorobie genetycznej: TRISOMIA 13 – ZESPÓŁ PATAUA
Diagnostyka chorób genetycznych – jak rozpoznać trisomię
Choroby genetyczne jakimi są trisomie możemy zdiagnozować już na etapie ciąży przy pomocy odpowiednich badań prenatalnych.
W pierwszym trymestrze ciąży wykonywane są nieinwazyjne badania prenatalne, czyli:
- USG prenatalne I trymestru ciąży – to najważniejsze, wykonywane rutynowo u każdej kobiety w ciąży badanie, dzięki któremu można ocenić ryzyko wystąpienia 3 najczęstszych trisomii (trisomii 21, 18, 13, czyli zespołu Downa, Edwardsa i Pataua). Więcej na temat badania USG I trymestru przeczytasz w artykule USG PRENATALNE PIERWSZEGO TRYMESTRU.
- test podwójny (tzw. test PAPP-A) – dodatkowy test biochemiczny, którego wyniki uzupełniają wyniki USG prenatalnego I trymestru w ocenie ryzyka trisomii. Na ten temat przeczytasz w artykule – TEST PODWÓJNY CZYLI TEST PAPP-A.
Dodatkowym pomocnym narzędziem w ocenie ryzyka wystąpienia trisomii są testy NIPT – nieinwazyjne testy prenatalne, które oceniają ryzyko wystąpienia wad genetycznych u płodu poprzez badanie cffDNA.
Wśród dostępnych na rynku polskim testów NIPT są takie, które skupiają się na analizie ryzyka wystąpienia u płodu 3 najczęstszych trisomii: trisomii 21, 18, 13 (zespołu Downa, Edwardsa i Pataua) – należą do nich test Harmony, test Panorama, test Veracity, test Veragene. Testy Nifty i Nifty Pro dodatkowo oznaczają ryzyko trisomii 22, 16 i 9, a testy Neobona, Nace, Sanco analizują ryzyko wystąpienia trisomii wszystkich chromosomów autosomalnych (chromosomy 1-22) oraz chromosomu X.
Oczywiście należy pamiętać, że testy NIPT pomimo swojej wysokiej czułości w zakresie wykrywania najczęstszych chorób genetycznych typu trisomie, nie są testami diagnostycznymi, a genetycznymi testami przesiewowymi. Ich wynik, a więc obecność trzeciego chromosomu, wymaga potwierdzenia poprzez wykonanie badań kariotypu płodu, gdzie badany jest materiał genetyczny płodu pobrany w trakcie inwazyjnego badania prenatalnego.
Do inwazyjnych badań prenatalnych należą:
Najczęściej przeprowadzanym inwazyjnym badaniem prenatalnym jest amniopunkcja. W sytuacji, jeżeli rodzice nie zgodzą się na wykonanie inwazyjnym badań w okresie ciąży, badanie kariotypu można przeprowadzić po urodzeniu. W tym wypadku, do badania materiału genetycznego potrzebna jest próbka krwi noworodka.
Bibliografia
- Cuckle H, Morris J. Maternal age in the epidemiology of common autosomal trisomies. Prenat Diagn. 2021 Apr;41(5):573-583. doi: 10.1002/pd.5840. Epub 2020 Oct 19. PMID: 33078428.
- Suciu ID, Toader OD, Galeva S, Pop L. Non-Invasive Prenatal Testing beyond Trisomies. J Med Life. 2019 Jul-Sep;12(3):221-224. doi: 10.25122/jml-2019-0053. PMID: 31666820; PMCID: PMC6814886.
- Coppedè F. Risk factors for Down syndrome. Arch Toxicol. 2016 Dec;90(12):2917-2929. doi: 10.1007/s00204-016-1843-3. Epub 2016 Sep 7. PMID: 27600794.
- Kazemi M, Salehi M, Kheirollahi M. Down Syndrome: Current Status, Challenges and Future Perspectives. Int J Mol Cell Med. 2016 Summer;5(3):125-133. Epub 2016 Aug 10. PMID: 27942498; PMCID: PMC5125364.
- Asim A, Kumar A, Muthuswamy S, Jain S, Agarwal S. “Down syndrome: an insight of the disease”. J Biomed Sci. 2015 Jun 11;22(1):41. doi: 10.1186/s12929-015-0138-y. PMID: 26062604; PMCID: PMC4464633.
- Kurahashi H, Tsutsumi M, Nishiyama S, Kogo H, Inagaki H, Ohye T. Molecular basis of maternal age-related increase in oocyte aneuploidy. Congenit Anom (Kyoto). 2012 Mar;52(1):8-15. doi: 10.1111/j.1741-4520.2011.00350.x. PMID: 22348779.
- Cereda A, Carey JC. The trisomy 18 syndrome. Orphanet J Rare Dis. 2012 Oct 23;7:81. doi: 10.1186/1750-1172-7-81. PMID: 23088440; PMCID: PMC3520824.
- Clare O’Connor, Chromosomal abnormalities: Aneuploidies. Nature Education 2008; 1(1):172.
- Oliver TR, Feingold E, Yu K, Cheung V, Tinker S, Yadav-Shah M, Masse N, Sherman SL. New insights into human nondisjunction of chromosome 21 in oocytes. PLoS Genet. 2008 Mar 14;4(3):e1000033. doi: 10.1371/journal.pgen.1000033. PMID: 18369452; PMCID: PMC2265487.
- Hassold T, Hall H, Hunt P. The origin of human aneuploidy: where we have been, where we are going. Hum Mol Genet. 2007 Oct 15;16 Spec No. 2:R203-8. doi: 10.1093/hmg/ddm243. PMID: 17911163.
- Pont SJ, Robbins JM, Bird TM, Gibson JB, Cleves MA, Tilford JM, Aitken ME. Congenital malformations among liveborn infants with trisomies 18 and 13. Am J Med Genet A. 2006 Aug 15;140(16):1749-56. doi: 10.1002/ajmg.a.31382. PMID: 16835915.
- Rasmussen SA, Wong LY, Yang Q, May KM, Friedman JM. Population-based analyses of mortality in trisomy 13 and trisomy 18. Pediatrics. 2003 Apr;111(4 Pt 1):777-84. doi: 10.1542/peds.111.4.777. PMID: 12671111.
- Hassold T, Hunt P. To err (meiotically) is human: the genesis of human aneuploidy. Nat Rev Genet. 2001 Apr;2(4):280-91. doi: 10.1038/35066065. PMID: 11283700.